Friday, November 25, 2005
Carta a Nadie (por Aida Sebastian)
Esto es como una carta que mandas sin destino pero que siempre esperas la lea alguien y se reconozca de alguna manera en ella y aunque solo una persona se quisiera involucrar en esta lucha, una persona conocida...si digo bien conocida pues esa es la pena, si no eres nadie y me refiero a nadie no como persona si no como ese "alguien" conocido, popular...por cualquier motivo...es como viajar sin destino y saber que nunca vas a llegar a ningun sitio, pues vayas donde vayas nunca encontraras lo que buscas...pues bien esto es parecido, si alguien "conocido" "celebre", tuviera esta mal llamada "enfermedad invisible" (Fibromialgia), y digo mal llamada invisible pq es una enfermedad que los que la padecemos puedo asegurar que la notamos dia y noche, no nos deja tregua y cuando parece que nos deja levantarnos un poco, nos vuelve a tumbar para empezar de nuevo...,nos va minando nuestra vida,dejandonos muchas veces sin una pequeña calidad de vida...Por eso me gustaria, rogaria...que si alguien de verdad quiere ser de alguna manera nuestr@ abanderad@ y empezar a ayudarnos en esta lucha, creo que muchas personas se levantarian y de una vez por todas nuestras voces se unirian y se darian cuenta que somos personas, luchadoras y que lo que no queremos es una limosna,simplemente si pedimos una invalidez o que nuestros trabajos se adapten un poco a nuestro ritmo, no estamos pidiendo nada que antes no nos lo hayamos ganado, ya no solo laboralmente, si no en todas las facetas de nuestras vidas, familiares,amistades....
Yo soy una de tantas personas aquejadas de esta enfermedad "FIBROMIALGIA" Y SINDROME DE FATIGA CRONICA", pero solicito de las personas que les llegue esta carta, conque una o dos nos hicieran caso seria una BENDICION para much@s de nosotr@s .
Solo me queda dar las Gracias a esa persona que demuestre que tiene esa sensibilidad, pues hoy me toca a mi, pero mañana puedes ser tu o cualquier persona que tu quieras...
Mi nombre es AIDA SEBASTIAN
vivo en ZARAGOZA
mi direccion de correo electronico es AIDASEBASTIAN_774@HOTMAIL.COM
SI PENSAIS QUE MERECE LA PENA, OS AGRADECERIA VUESTRA COLABORACION COPIANDO Y PEGANDO Y ENVIANDOLA A TODOS LOS SITIOS QUE CREAIS CONVENIENTE, PONIENDO VUESTROS DATOS...QUE VEAN QUE SOMOS MUCH@S Y ADEMAS UNID@S
Mis metas para el 2006 "CAMINO AL 12 DE MAYO"
1.- Se realicen ordenanzas municipales en los 78 municipios del Estado Libre Asociado de Puerto Rico
2.- Se realicen lazos humanos de color azul, en el dia de alerta 12 de mayo en distintos lugares de la isla
3.- Recaudación de fondos para poder financiar todo el trabajo.
4.- Empezar a incorporar a los paises de latinoamerica.
5.- Ser la voz hispana en la celebración del 12 de mayo en el Congreso de los Estados Unidos atraves de la RED DE SOLIDARIDAD HISPANA PARA ENFERMEDADES CRONICAS INCAPACITANTES
6.-Participar en entrevistas de radio, periodico, revistas y television para la concientizacion y educación de pacientes, familiares, amigos, gobierno, empleadores, medicos, abogados y medios de comunicación.
7.- Fomentar la formacion de grupos de apoyo, asociaciones, fundaciones que continuen con el trabajo en las distintas areas.
Que así Dios me permita realizar toda esta labor y dejar legado en el mundo
Nuestro Compromiso con estas condiciones incapacitantes
La Fibromialgia (FM) y el Síndrome de Fatiga Crónica (SFC) son síndromes calificados de “invisibles” por no disponer de un marcador biológico capaz de detectarlos y cuantificarlos. Sin embargo, se nos ocurre que sopesemos la conveniencia de seguir manteniendo ese adjetivo, ya que el único referente que queda son los síntomas que refiere el paciente. Llegados a este punto, cualquiera puede poner en tela de juicio la veracidad de los síntomas que el enfermo describe. Otro elemento a juzgar es el nombre que la medicina le ha otorgado a estos síndromes y que están siendo tan discutidos por los profesionales sanitarios, al menos por aquellos que los conocen.
Cuando un enfermo ingresa en un hospital con fiebre alta y se desconoce el motivo, no se le denomina “fiebre de origen invisible”, sino “fiebre de origen desconocido”. Es una expresión más prudente y justa, tanto desde el punto de vista del sanitario que diagnostica, como para el paciente.
Los que sufrimos esta enfermedad, no somos culpables de que la ciencia médica, a fecha de hoy, no haya hecho diana en su etiología exacta, ni haya encontrado una solución definitiva para su curación, ni para el alivio de los síntomas. Si hacemos caso de las cifras de afectados que se barajan, entre el 3 y el 5% de la población, estamos ya ante un problema grave de salud pública, que para más abundancia afecta en un 90% a las mujeres ¿No estaremos ante una enfermedad de género?
La mayoría de nosotros sentimos cada día ese dolor que a veces nos desespera, otros un cansancio que puede llegar a ser invalidante, y un tercer grupo, que padecen el dolor y la fatiga simultáneamente. Todos nosotros hacemos un esfuerzo importante por levantarnos cada mañana y dar sentido a nuestras vidas, queremos pensar en positivo. Y ese esfuerzo lo hacemos en primer lugar por nosotros mismos, para conseguir vivir de una forma digna y feliz, a pesar de encontrarnos inmersos en un sistema que, por lo general nos tildan de “depresivos” (con esta afirmación, nada más lejos de nuestro ánimo de estigmatizar u ofender a las personas que padecen esta enfermedad, todo lo contrario, cuentan con todo nuestro apoyo y solidaridad) o de “simuladores”.
Por este motivo nos encontramos hoy aquí, a pesar de nuestros cuerpos fatigados y doloridos, para reivindicar los derechos de los enfermos de Fibromialgia y/o Síndrome de Fatiga Crónica, y también para exigir los deberes a los que están obligados los políticos que nos representan, elegidos libre y democráticamente por nosotros, así como a las administraciones públicas involucradas.
Reivindicamos los siguientes puntos:
- Impartir, mediante la colaboración de profesionales que conozcan a fondo ambos síndromes, cursos de formación y actualización para todo el personal sanitario relacionado con el tratamiento de los Síndromes de Fibromialgia y Fatiga Crónica: médicos en atención primaria, médicos especialistas, personal de enfermería, fisioterapeutas, así como cualquier otro personal dedicado a aliviar estas dolencias.
- Crear campañas de información y sensibilización social, con el fin de que no nos encontremos aislados tal y como viene ocurriendo.
- Crear campañas de información tanto a las empresas públicas como privadas, para que se nos trate de una forma justa, digna y respetuosa.
- Promover la aplicación y reforma de la legislación vigente, si fuera necesario, con el fin de adecuar los puestos de trabajo a las necesidades del paciente y permitir su integración laboral y social.
- Conceder, sin necesidad de llegar a los tribunales de justicia, los niveles de incapacidad laboral existentes, en el supuesto de que fuera oportuno. En estos momentos, todos los que nos encontramos con una incapacidad laboral transitoria debido a que no podemos desarrollar nuestros trabajos, nos vemos obligados sistemáticamente a acudir a los tribunales de justicia porque nos viene denegado el derecho por los tribunales médicos. Este hecho, además de ser un factor de gran estrés que empeora nuestros síntomas, implica una serie de gastos económicos que en la mayoría de los casos supone una grave merma a la economía familiar.
- Teniendo en cuenta algunas de las posibles etiologías que la ciencia médica baraja en la actualidad, es igualmente necesario que la Fibromialgia y el Síndrome de Fatiga Crónica sean reconocidas como enfermedad laboral.
- Las personas que padecemos estos síndromes, presentamos muy a menudo Sensibilidad Química Múltiple. Esto supone que no toleramos muchos tratamientos a los que nos vemos sometidos, viéndonos obligados a recurrir a fármacos o productos naturales que no están incluidos en la cobertura de la Seguridad Social. Es este un gasto más a añadir a nuestras economías dañadas. Por lo tanto exigimos que en los casos que sea necesario, la Seguridad Social asuma estas dispensas.
- Denunciamos desde aquí los tratos vejatorios a los que nos vemos sometidos por parte de los Tribunales Médicos de Evaluación. Calificamos esta situación de MUY GRAVE y exigimos se tomen de forma inmediata las medidas oportunas.
- Crear Unidades de Fibromialgia y/o Síndrome de Fatiga Crónica, de forma coordinada donde podamos recibir el tratamiento multidisciplinar que necesitamos.
- Potenciar el papel de la enfermería especializada en el seguimiento del enfermo con Fibromialgia y/o Síndrome de Fatiga Crónica.
- Impartir en los Centros de Salud conferencias, charlas y coloquios a todas aquellas personas afectadas. Este proyecto evitaría los serios problemas que se vienen planteando en las familias cuando no existe información ni soporte psicológico, desde la forma de asumir las enfermedades, hasta los cambios a aplicar en los roles familiares.
- Destinar fondos económicos a los centros públicos para realizar proyectos de investigación relacionados con estos síndromes.
- Realizar estudios sobre las repercusiones sociales, jurídicas, laborales, económicas, asistenciales y familiares sobre Fibromialgia y Síndrome de Fatiga Crónica.
- Destinar fondos públicos específicos para la creación de federaciones, coordinadoras y órganos representativos a nivel comarcal, provincial, autonómico, nacional o de cualquier otro ámbito que nos permita tener una misma voz.
- A través de las asociaciones, involucrar a los afectados en el seguimiento del proceso de atención sanitaria de modo que puedan hacer oír sus reivindicaciones y puntos de vista.
- Mantener informados a los afectados a través de los centros de salud de las últimas novedades médico-científicas y sus tratamientos.
- Reducir las listas de espera para las primeras visitas y sucesivas revisiones, o en su caso establecer convenios con unidades clínicas debidamente acreditadas que puedan prestar asistencia con cargo a la sanidad pública.
- Exigir al Sistema Sanitario Público la cobertura de todos aquellos tratamientos que muestren un nivel de evidencia elevado, y mientras no se esté en disposición de hacerlo, reembolsar los gastos que generen a los pacientes.
- Promoción y desarrollo de las técnicas para el diagnóstico precoz y la divulgación de los hábitos de prevención, creando, mediante la participación de expertos de reconocido prestigio, los documentos de consenso necesarios.
- Modificar los curricula de las ciencias sociales, jurídicas y de la salud, permitiendo a los futuros profesionales la adquisición de los conocimientos y las habilidades necesarias para poder afrontar la múltiple problemática que encierran los síndromes de la Fibromialgia y la Fatiga Crónica.
Tras leer este listado de carencias, queda evidente que somos un colectivo importante, repetimos, entre un 3% y un 5% de la población, en una situación de desprotección donde se conculcan de forma grave y reiterada los derechos elementales que nos otorga la Constitución como ciudadanos de este País. Por estas razones, rogamos a las autoridades competentes que den las instrucciones oportunas con el fin de paliar los daños físicos, psíquicos, morales, familiares, sociales, económicos, laborales y jurídicos que venimos soportando los enfermos de Fibromialgia y Síndrome de Fatiga Crónica.
Mas información de Fibromialgia
¿QUÉ ES LA FIBROMIALGIA?
El dolor músculo esquelético no siempre se origina en las articulaciones. La Fibromialgia, llamada también a veces Fibrositis, es un padecimiento sumamente frecuente que se caracteriza por dolor generalizado, rigidez y fatiga y se origina en los músculos y otros tejidos blandos. En los pacientes con Fibromialgia se encuentran múltiples puntos sensibles a la presión y en zonas musculares específicas. La mayoría de ellos se quejan de dolor y rigidez en el cuello, hombros, espalda, zona lumbar y caderas.
En muchos pacientes, la Fibromialgia es el único padecimiento, pero en otros se asocia a enfermedades como Artritis Reumatoide o Enfermedades Reumáticas de la columna. Algunos pacientes, también, refieren molestias abdominales, cefalea , entumecimiento o calambre de las extremidades.
¿CUAL ES SU CAUSA?
La causa de la Fibromialgia se desconoce. Puede haber una relación entre Fibromialgia y trastornos del sueño, refiriendo muchos pacientes alteraciones en el mismo. Otros factores que pueden contribuir al desarrollo o perpetuación de la Fibromialgia son el estrés psíquico, anomalías endocrinológicas o en el sistema inmunitario o anomalías bioquímicas en el sistema nervioso central, como niveles alterados de Serotonina.
IMPACTO EN LA POBLACIÓN
La Fibromialgia es un proceso muy común, afectando entre el 1 y el 3 % de la población, siendo mas frecuente entre mujeres de edad media.
DIAGNÓSTICO
El diagnóstico de la Fibromialgia se basa en la descripción del paciente de su proceso doloroso crónico y en el hallazgo, por parte del médico, de puntos dolorosos a la presión en localizaciones específicas.
Los análisis de sangre y las radiografías no muestran alteraciones. Otras enfermedades como el Hipotiroidismo, el Lupus, la Artritis Reumatoide y algunas infecciones pueden manifestarse de una forma similar, y deben excluírse mediante los exámenes clínicos y las pruebas complementarias oportunas.
TRATAMIENTO
No hay un tratamiento curativo de la Fibromialgia. Debe tranquilizarse al paciente y explicarle que la enfermedad, aunque dolorosa, no daña los tejidos y puede manejarse satisfactoriamente en la mayorìa de los casos. El tratamiento apropiado, habitualmente, requiere medidas de terapéutica física, precisándose una activa participación del paciente en el mismo. Las medidas físicas suelen ser beneficiosas e incluyen aplicación de calor local, ocasionalmente de frío, masajes y ejercicios para mantener la movilidad y fortalecer los músculos. Algunos medicamentos juegan un papel importante en el tratamiento. Los que mejoran la calidad del sueño y producen relajación muscular, como Amitriptilina y Ciclobenzaprina, se usan ampliamente.Los analgésicos, como Aspirina y Paracetamol, ayudan a controlar el dolor. En algunos pacientes, puede ser adecuado el uso de agentes hipnóticos, ansiolíticos o antidepresivos. También pueden emplearse infiltraciones locales con anestésicos o córticoesteroides en puntos especialmente dolorosos. Es de gran interés atender a la salud mental de los pacientes, ya que la Fibromialgia puede precederse o acompañarse de Depresión.
EL PAPEL DEL REUMATÓLOGO EN EL TRATAMIENTO DE LA FIBROMIALGIA
Los pacientes con Fibromialgia, a menudo, necesitan ser valorados por un Reumatólogo para determinar la causa de sus síntomas, excluir otros procesos reumatológicos y recibir información y educación, y un tratamiento personalizado para su enfermedad. La Fibromialgia requiere un tratamiento multidisciplinario, coordinado y supervisado por el Reumatólogo.
Definición de la fibromialgia
La fibromialgia es un síndrome muy común, sin embargo mal entendido por el gremio médico.
Afecta aproximadamente al 2% de la población en general. El 90% de los afectados son mujeres.
Con frecuencia el padecimiento se desencadena por un traumatismo, ya sea físico, infeccioso o emocional.
La FM es un padecimiento multisistémico sin embargo sus dos características definitorias están ubicadas en el ámbito musculoesquelético, a saber:
1) dolor generalizado crónico y 2) puntos sensibles a la palpación en áreas bien definidas de la anatomía, lo que refleja un estado de hiperalgesia/alodinia generalizada. Estas dos características definitorias se acompañan de manera muy frecuente de manifestaciones dramáticas en diversos órganos y sistemas del cuerpo.
De acuerdo al estudio llevado a cabo por el American College of Rheumatology las manifestaciones distintivas de la FM, aparte de las arriba descritas son: fatiga constante (hay traslapo entre la FM y el síndrome de fatiga crónica), trastornos del sueño, rigidez matinal, parestesias, cefalea, ansiedad, intestino irritable, síndrome seco y fenómeno de Raynaud. Todos estos síntomas son más frecuentes en pacientes con FM al compararlos con aquellos que sufren de otros padecimientos reumáticos.1 Asimismo, las pacientes con FM con frecuencia tienen síntomas que pueden aparentar patología cardíaca como los son, palpitaciones, disnea, precordalgia y síncope, entre otros. Existe una prevalencia aumentada de prolapso de la válvula mitral en la FM.
Junto con el Dr. González Hermosillo del Departamento de Electrofisiología comenzamos nuestras investigaciones al respecto hace ya una década.
Nuestra hipótesis de trabajo fue que todas las manifestaciones de la FM pudiesen ser explicadas por disfunción del sistema nervioso autónomo.
El sistema nervioso autónomo
Es una intrincada red que trabaja por debajo del nivel de conciencia y que está encargada de mantener el equilibrio en el funcionamiento de nuestro organismo. De manera especial regula los signos vitales y muchas otras funciones trascendentes del cuerpo mediante el antagonismo simpático-parasimpático. Junto con el eje hipotálamohipófisis-suprarrenal, es parte fundamental del sistema de respuesta al estrés. Es también la interfase entre el cuerpo y la mente.2 Hasta hace pocos años la función de dicho sistema era difícil de investigar en el campo clínico. Sin embargo, la situación ha cambiado con el advenimiento de una nueva técnica de estudio; el análisis cibernético de la variabilidad de la frecuencia cardíaca.
Análisis cibernético de la variabilidad de la frecuencia cardíaca
Dicha técnica se basa en el hecho de que la frecuencia de los latidos cardíacos no es uniforme sino que varía de manera caótica (caos en su significado matemático). Los componentes periódicos de dicha variación están dictados por el influjo antagónico de las ramas parasimpática y simpática del sistema nervioso autónomo. El análisis espectral de estos componentes periódicos permite estimar el influjo que tienen tanto el sistema simpático como parasimpático sobre el nodo sinusal. Asimismo diversas ecuaciones matemáticas en el denominado "dominio del tiempo" (vgr la desviación estándar de la duración de los intervalos R-R o el porcentaje de intervalos R-R que difieren por más de 50 milisegundos del intervalo aledaño) permiten también medir el influjo parasimpático sobre el nodo sinusal. Esta nueva técnica tiene bondades; es totalmente inocua por lo tanto los pacientes no son sometidos a ningún procedimiento molesto o riesgoso, la tecnología está basada en la cibernética por lo que tiene amplios horizontes de desarrollo.3
Nuestros avances en el estudio de la fibromialgia
Hemos hechos varios estudios en FM utilizando el análisis de la variabilidad de la frecuencia cardíaca.
El primero fue un estudio de corta duración, en el cual estudiamos 20 pacientes con FM y 20 sujetos sanos pareados por edad y género.
Después de tenerlos en reposo por espacio de 15 minutos, sometimos a los participantes a un estrés ortostático activo muy sencillo, el ponerse de pie. El resultado más importante fue que ante el estrés ortostático, los pacientes con FM tienen cambios electrocardiográficos consistentes con un abatimiento paradójico del influjo simpático sobre el nodo sinusal.4 A medida que el conocimiento y la tecnología del análisis cibernético de la variabilidad de la frecuencia cardíaca avanzaron fuimos capaces de montar otro estudio en el cual medimos el tono autonómico circádico de 30 pacientes con FM y 30 sujetos sanos pareados por edad y género. Para los participantes el estudio fue muy sencillo, las molestias se limitaron a portar una grabadora Holter durante 24 horas mientras hacían sus actividades normales.
Encontramos cambios consistentes con una incesante hiperactividad simpática durante las 24 horas. Dichos cambios se hicieron evidentes mediante las ecuaciones llevadas a cabo en el ámbito del tiempo así como también en el ámbito de la frecuencia.5
Estos resultados demuestran que la disautonomía es prevalente en las pacientes con FM, dicha disautonomía se caracteriza por una constante hiperactividad simpática con hiporreactividad al estrés. Ésta aparente paradoja (hiperactividad con hiporreactividad) sin embargo concuerda con el principio fisiológico básico, el cual muestra que la hiperestimulación de los receptores beta adrenérgicos genera una desensibilización y regulación a la baja de los mismos.2 Este tipo de disautonomía en FM ha sido corroborado por investigadores de diferentes países utilizando también el análisis de la variabilidad de la frecuencia cardíaca así como también la prueba en mesa basculante, sin que hasta la fecha existan resultados disidentes.6-10
La disautonomía explica todas las manifestaciones de la fibromialgia
Proponemos que esta hiperactividad con hiporreactividad simpática explica todas las manifestaciones de la FM.11 La hiporreactividad explicaría la constante fatiga y la rigidez matinal. La incesante hiperactividad pudiese inducir los trastornos del sueño. Nuestros análisis concomitantes de polisomnografía y de variabilidad de la frecuencia cardíaca en pacientes con FM mostraron datos sugestivos de hiperactividad simpática nocturna asociados a un incremento en los episodios de alertamientos y despertares, lo que sugiere que la disautonomía es la causa de los trastornos del sueño.12 La ansiedad, el intestino irritable, el síndrome seco y el fenómeno de Raynaud son también explicables por hiperactividad simpática. Las otras manifestaciones de la FM como son la cefalea, las parestesias, así como las dos características definitorias que son el dolor generalizado y los puntos dolorosos se pueden explicar a través del mecanismo denominado "dolor neuropático mediado por el sistema simpático" cuya representación clínica más conspicua es la distrofia simpático refleja. De hecho, basados en nuestras investigaciones, proponemos que la fibromialgia es una distrofia simpático refleja generalizada.13
Hay importantes puntos de coincidencia entre la FM y la distrofia simpático refleja.
1) El inicio post-traumático, 2) la predominancia femenil, 3) El dolor crónico fuera de proporción del daño tisular y rebelde al tratamiento analgésico, 4) La presencia de alodinia o de hiperalgesia, 5) Las parestesias que son signo típico de dolor neuropático, 6) la inestabilidad vasomotora y 7) la respuesta al bloqueo simpático (estas dos últimascaracterísticas también se han encontrado en casos de FM). Por último, 8) la importante respuesta emocional al dolor crónico.
La fibromialgia como síndrome neuropático mantenido por
hiperactividad simpática
Para poder avanzar en esta última hipótesis nos apartamos temporalmente de la cardiología. Investigamos si los pacientes con FM tienen dolor inducido por la inyección de norepinefrina lo que sugeriría que la FM estaría sostenida por la actividad simpática. Llevamos a cabo un estudio prospectivo doblemente cegado en el cual inyectamos cantidades minúsculas de norepinefrina en el antebrazo de pacientes con FM y de
dos grupos controles, pacientes con artritis reumatoide y sujetos sanos. Como sustancia control se inyectó solución salina en el antebrazo opuesto. La medida de desenlace principal fue la inducción de dolor en el sitio de la inyección.
En la mayoría de los pacientes con FM, la noradrenalina provocó más dolor que el placebo, sugiriendo que el dolor fibromiálgico está mantenido por hiperactividad simpática.14 Más recientemente utilizamos un cuestionario desarrollado y validado para identificar al dolor neuropático y distinguirlo del dolor nociceptivo. Las preguntas exploran diversos ámbitos del síndrome parestético. La inmensa mayoría de los pacientes con FM refieren diversos tipos de parestesias. Como es sabido, cuando el dolor se acompaña de parestesias, sugiere fuertemente una patogenia neuropática.15
Como paréntesis cultural; nuestros estudios acerca de la historia médica de Frida Kahlo sugieren fuertemente que fue la fibromialgia post-tica la verdadera causa del dolor generalizado y la fatiga constante que Frida sufrió la mayor parte de su vida.16
Conclusión
Por medio de una nueva técnica de estudio, el análisis cibernético de la variabilidad de la frecuencia cardíaca, se ha comprobado que la disautonomía es frecuente en FM. Dicha disautonomía se caracteriza por una incesante hiperactividad simpática con hiporreactividad al estrés.
Esta disautonomía explica las manifestaciones multisistémicas de la FM incluyendo sus características definitorias a través del mecanismo denominado dolor neuropático mediado por el sistema simpático. Estos nuevos conocimientos abren en consecuencia nuevas perspectivas terapéuticas.
creditos: Imagen tomada de Missouri Arthritis Rehabilitation Research and Training Center
Hablemos del Sindrome de Fatiga Crónica
Introducción A pesar del hecho que el Instituo de Salud de muchos paises acepta ahora el EM/SFC como una enfermedad, el diagnóstico todavía puede plantear problemas porque los síntomas de EM/SFC son similares en otras enfermedades. Además no existe ninguna prueba o resultado de ningún examen que puede confirmar el diagnóstico. Esto significa que tiene que ser un proceso de eliminación (la exclusión de otras enfermedades) antes de que pueda hacerse un diagnóstico de EM/SFC.
Algunos diferentes criterios de diagnóstico han sido publicados ahora en el Reino Unido, EE.UU. y Australia. El criterio de CDC (American Center for Disease Control - Centro Americano para el Control de Enfermedad - ref: Annals of Internal Medicine, 1994, 121, 953-959) son usados frecuentemente al seleccionar los pacientes de ME/SFC para los estudios de la investigación.
Sin embargo, éstos criterios han tenido varios defectos (por ejemplo el paciente tiene que haber estado enfermo por lo menos durante seis meses antes de que el SFC sea confirmado) y los informes sugieren que hay una minoría significativa de personas con genuino EM/SFC que no tiene un número suficiente de síntomas diferentes para cumplir la definición de CDC estricta. Tales condiciones pueden tener una relevancia al seleccionar a las personas para los estudios de la investigación, pero el retraso o aplazamiento de un diagnóstico por estos motivos puede demostrar ser particularmente inútil en algunos casos individuales, como puede causar problemas con los jefes y directores en las empresas de trabajo, las escuelas, reclamar beneficios, subsidios, etc., y es bastante probable que afecte la recuperación del individuo si ellos no son capaces de tomar un descanso pronto y entonces maneja su condición sensiblemente, en lugar de seguir adelante. Se sabe que la tensión agrava la enfermedad.
The Chief Medical Officer's Working Group (El Grupo Activo de el Máximo Director Médico en el Reino Unido) es considerar la valoración del diagnóstico (incluso los análisis del laboratorio), tratamiento y dirección. Se estima que esta guía estará disponible para el otoño de 2001.
Rasgos Típicos del EM/SFC Normalmente, una persona que previamente está en buena forma y activa descubre que su enfermedad fue desencadenada por una infección. Los desencadenantes menos comunes incluyen toxinas, pesticida del organofosfatos, vacunaciones, trauma mayor o tensión (por ejemplo un accidente de tráfico), embarazo y operaciones quirúrgicas.
En algunos casos no hay ningún suceso obvio que provoque la enfermedad y la persona informa sobre una disminución gradual en la salud sobre un periodo de meses o incluso años.
El síntoma predominante del EM/SFC es normalmente gran fatiga y malestar después de una actividad mental o física , el pleno grado de este agotamiento a menudo se manifiesta solamente de 24 a 48 horas después de la actividad (supone, desde luego, que la persona no estaba en un periodo de recuperación de actividad anterior.)
Los otros síntomas principales pueden clasificarse así:
Síntomas musculares comprenden intolerancia al ejercicio y malestar después de un esfuerzo (es decir, sintiéndose destrozado el día después de la excesiva actividad física), dolor, mialgia (presente en cerca del 75% de las personas) y "fasciculations" (visible sacudida de los músculos que a veces incluyen "blepharospasm" / tic nervioso del párpado).
Cerebro y síntomas del Sistema Nervioso Central incluyen el trastorno cognoscitivo (problemas de memoria a corto plazo, la concentración y del mantenimiento de la atención), torpeza, desequilibrio comparado a "caminar sobre caucho", y fallo en la capacidad de palabra. Los problemas con el control del sistema nervioso produce las palpitaciones, los episodios sudorosos y síntomas asociados con la presión baja de sangre / hipotensión postural (por ejemplo desmayándose).
Síntomas que sugieren unas continuas anormalidades en la función del sistema inmunológico incluyen dolor de garganta, glándulas dilatadas, dolor en las articulaciones, dolor de cabeza, problemas con el dominio de la temperatura y sensación intermitente de síntomas de gripe.
Otros síntomas que frecuentemente suceden en EM/SFC incluyen los trastornos de sueño (a menudo aumentó los requisitos al ataque seguido por una incapacidad para mantener el sueño en una noche entera ), intolerancia al alcohol (un rasgo muy característico, particularmente en el primer periodo de la enfermedad) y la sintomatología del colón irritable.
Algunas personas también desarrollan cambios de humor y rasgos de depresión clínica con el tiempo.
Además de éstos más obvio y síntomas generales hay también miríadas de otros "menores". No todos sufren todos ellos y a menudo no son mencionados cuando los pacientes describen su enfermedad; no obstante hay a menudo un alivio muy visible cuando ellos encuentran que otras personas, también, tienen experiencias similares.
Los síntomas de EM/SFC tienden a fluctuar en intensidad a lo largo del transcurso de un día y los pacientes a menudo informan que ellos tienen tanto un "buen día" como un "mal día", aunque el término "buen" se usa a menudo en un sentido relativo. La enfermedad casi siempre tiene por resultado una grave reducción en la capacidad de una persona de hacer frente a todos los aspectos normales de una vida diaria (es decir las actividades sociales y deportivas, el empleo, las tareas de la casa). Recaídas o exacerbaciones son precipitados a menudo por las infecciones, tensión física o mental excesiva, la anestesia general y operaciones quirúrgicas, y temperaturas extremas.
Enfermedades que tienen síntomas comunes con el EM/SFC Hay una variedad de enfermedades hormonales (por ejemplo hipotiroidismo), reumatológicas (por ejemplo "lupus/SLE"), neurológicas (por ejemplo la esclerosis múltiple), infecciosas (por ejemplo la enfermedad de Lyme y el virus de la hepatitis B / C) y gastrointestinales (por ejemplo la enfermedad celiaca) condiciones que pueden producir síntomas muy similares a las encontradas en el EM/SFC. Es por esto por lo que es tan importante para los médicos tomar una historia clínica detallada de cualquier persona sospechosa de tener EM/SFC (sobre todo cuando se presentan rasgos atípicos) y se ordena investigaciones apropiadas si el diagnóstico está en duda.
Pruebas útiles para conseguir un diagnóstico El valor principal de las pruebas de sangre en la evaluación de alguien con posibilidad de tener el EM/SFC es para excluir otras enfermedades comunes que producen fatiga como un síntoma principal. Esto significa que las pruebas siguientes siempre deberían ser consideradas antes de que se confirme un diagnóstico; pueden ser arreglados por su médico de cabecera si ella / él está conforme:
Hemoglobina:Una prueba para la anemia. Las personas con el EM/SFC no tienen anemia como parte de esta enfermedad. Si el nivel de hemoglobina es reducido, entonces siempre debería encontrarse una explicación alternativa.
Cálculo de células blancasUna medición del número de células blancas o leucocitos, que se encargan de rechazar las infecciones. Este cálculo a menudo es elevado durante las primeras etapas de una infección, pero como ME/SFC se hace crónico, el nivel por lo general comienza a volver a la normalidad. Algunas personas con EM/SFC tienen células blancas de forma anormal (linfocitos atípicos), en particular después de la fiebre glandular. Un nivel elevado de un tipo de célula blanca conocido como "eosinophils" puede ocurrir con alergias o cuando la infección con "toxocara" está presente (siempre debería ser preguntado cuando un niño tiene "eosinophilia").
La fase aguda transforma las proteína (por ejemplo. "ESR" o "CRP").Un indicador útil de salud general. Si aumento, esto sugiere alguna forma de infección crónica o que la inflamación está presente. La mayoría de las personas con EM/SFC tiene un "ESR" normal.
Pruebas del funcionamiento del hígado, tiroides y riñones.Las pruebas del funcionamiento del hígado son a veces anormales en EM/SFC. Esto puede estar debido a la infección de precipitación que causa la inflamación de hígado o los efectos de medicinas antidepresivas. Hay también una condición llamada la enfermedad de Gilberto que parece ser más común en las personas con EM/SFC (ref: Lanceta, 1993, 341, 842 y 1162-1163). Si las pruebas de hígado permanecen anormales entonces una mayor investigación puede ser justificada. No hay ninguna evidencia que los trastornos hormonales en EM/SFC implican a la glándula tiroides: los resultados de pruebas de funcionamiento de la tiroides siempre deberían ser normales.
Bioquímica rutinaria ("urea" componente de la orina, electrólitos, calcio etc.)Todos los resultados deberían estar dentro de los niveles normales. Un nivel elevado de calcio de sangre podría ser debido a "sarcoidosis". Un nivel bajo puede indicar "osteomalacia" (una enfermedad de hueso que causa la fatiga y el dolor de huesos). La investigación de Australia indica que la cantidad total de potasio en el cuerpo puede ser baja en EM/SFC (ref: Diario Médico de Australia, 1996, 164, 384). Un nivel elevado de potasio puede suceder en la enfermedad de Addison.
"creatine kinase"
Pruebas de orina para el azúcar / proteína
En algunos casos, las investigaciones también deberían incluir la comprobación de los niveles de hormonas femeninas (el suero "oestradiol") y la función de glándula suprarrenal.
Podrían ser considerados otros análisis de sangre dependiendo de los síntomas específicos. Por ejemplo, si destacan los síntomas del colon irritable entonces valdría la pena comprobar la enfermedad celiaca, en particular si los síntomas parecen ser corregidos por una dieta libre de trigo.
Unos estudios de investigación ahora han hecho un informe sobre anormalidades características en ciertas hormonas (por ejemplo cortisol, prolactin y arginine vasopressin) que está bajo control de una parte del cerebro conocido como hipotálamo. Sin embargo, estos resultados no son constantemente anormales en todos los enfermos de EM/SFC. Tampoco son fácilmente asequibles las pruebas más allá de las unidades de investigación.
Los exámenes de flujo de sangre del cerebro (escáneres de SPECT) han producido resultados interesantes (esto es el cerebro contiene "hypoperfusion") que parece ser casi único al EM/SFC, pero estos no son muy accesibles. Las anormalidades de flujo de sangre en el tallo cerebral tendrán que ser confirmadas por otros grupos de investigación antes de que puedan ser considerados como una ayuda útil de diagnóstico.
Una Discusión Breve de Criterios Diagnósticos Los primeros rasgos clínicos de EM fueron claramente descritos por el difunto Doctor Melvin Ramsay (un médico del Royal Free Hospital en Londres durante el brote de 1955, y el primer Presidente de la ME Association). Desde entonces, no ha existido una prueba de diagnóstico, ha habido varias tentativas más para definir la enfermedad por medio de sus síntomas aunque nunca con el completo acuerdo.
En los últimos años ha sido definido por el American Center for Disease Control (CDC) (Centro Americano para el Control de Enfermedad) y el 'Oxford Criteria', y aunque estos tiendan a ser usados como una ayuda para el diagnóstico por muchos clínicos, ellos han sido recopilados principalmente por investigadores para identificar los particulares grupos de personas para sus estudios.
Estas definiciones posteriores (del "SFC" a diferencia de "EM") dan varios síntomas físicos y neurológicos; sin embargo, en estas definiciones, los rasgos sobresalientes de "EM" - la capacidad de fatiga y el dolor múscular, y el malestar después de un esfuerzo - no tiene que estar presente para tal diagnóstico. Esto sugiere que actualmente, no todo el mundo con un diagnóstico de "Síndrome de Fatiga Crónica" necesariamente tiene la enfermedad "EM" como describe el Dr. Ramsay. También parece que SFC puede abacar un espectro de los enfermos de fatiga importante, posiblemente incluyendo enfermedades basadas en depresiones, estrés o agotamiento.
Otros dos rasgos de EM son las primeras fluctuaciones de día a día, o dentro del mismo día; y en segundo lugar la tendencia de la enfermedad que persiste durante varios años.
La descripción del Doctor Ramsay incluyó lo siguiente:
El inicio de la enfermedad puede ser repentino y sin causa aparente... pero por lo general hay una historia de infección de las vías respiratorias superiores o, de vez en cuando, de la zona gastrointestinal con náuseas y\o vómitos. En vez de una recuperación tranquila, el paciente es perseguido por una fatiga persistente y profunda acompañada con una mezcla de síntomas como dolor de cabeza, vértigo, dolores musculares, calambres o tics nerviosos, músculos blandos y debilidad, "paraesthesiae", frecuencia de micción, visión borrosa y\o "diplopia", "hyperacusis", acúfeno (es decir, un ruido continuo o intermitente en los oídos) y un sentimiento general de "sentirse horrible"... El fenómeno de músculo fatigado ["fatigability"] es el rasgo dominante y más persistente de la enfermedad y en mi opinión un diagnóstico nunca debería ser hecho sin ello... Si pudiera ser encontrado satisfactorio la fuerza del músculo, una reexaminación debería ser hecha después del ejercicio; un paseo de media milla es suficiente, como muy pocos casos de EM puede manejar más... La recuperación de la fuerza del músculo puede necesitar de tres a cinco días o hasta más tiempo.
De Post-viral Fatigue Syndrome por A. Melvin Ramsay MA MD.
Hablando en términos generales, los criterios CDC (Centro Americano para el Control de Enfermedad) son los siguientes:
Clínicamente evaluado, la fatiga inexplicada y persistente o recaídas de fatiga crónica que es reciente o el comienzo definitivo (esto es, no de toda la vida), no es el resultado de un esfuerzo continuo, no es aliviado por el descanso, y causa la reducción sustancial de los niveles anteriores de actividades ocupacionales, educativas, sociales, o personales.
La presencia simultánea de cuatro o más de los síntomas siguientes: daño importante en memoria a corto plazo o concentración; dolor de garganta; ganglios linfáticos sensibles; dolor muscular; dolor en articulaciones sin hinchazón o rojez; los dolores de cabeza de distinta forma, modelo, o intensidad; sueño no reparador; y malestar después de esfuerzos que dura más de 24 horas. Estos síntomas deben haber persistido o se han repetido durante 6 meses o más consecutivos de enfermedad y no deben haber precedido a la fatiga.
(Note que aunque el malestar después de esfuerzos sea incluido en la lista, no tiene obligatoriamente que estar presente para ser dado este diagnóstico El sitio web del CDC da más detalles de la definición CDC.
Los criterios de Oxford identifican dos amplios síndromes:(Recuerde que estas definiciones son principalmente para objetivos de investigación.)
Síndrome de Fatiga Crónico
La fatiga es el síntoma principal: esto es severo, incapacitante y afecta el funcionamiento físico y mental; esto debería haber estado presente un mínimo de 6 meses durante los que esto estuvo presente para más del 50% del tiempo.
Otros síntomas que pueden estar presentes: particularmente
mialgia, cambios de humor y perturbaciones de sueño
el inicio definido de síntomas, no toda la vida
excepciones: pacientes con condiciones establecidas médicas conocidas para producir fatiga crónico; también pacientes con un diagnóstico corriente de esquizofrenia, enfermedad maníaca depresiva, abuso de sustancia, desorden en comidas [como la anorexia o bulimia] o probada enfermedad orgánica cerebral.
Síndrome de Fatiga después de una Infección
Un subtipo de SFC que si resulta de una infección o es asociado con una infección corriente (aunque si tal infección asociada es de significado aetiologico (es decir, si es la causa de los síntomas) es un tema de investigación)
Para cumplir los criterios de los pacientes de Síndrome de Fatiga después de una Infección (PIFS) se debe:
Seguir los criterios de SFC como se define arriba (es decir, la definición de Oxford)
También deberían cumplirse los siguientes criterios adicionales:
Hay evidencias definitivas de la infección al comienzo o exposición (El propio informe de un paciente es improbable que sea suficientemente fidedigno).
El síndrome está presente durante un mínimo de 6 meses antes del comienzo de la infección.
La infección ha sido corroborada por las pruebas de laboratorio.
Más Información Varios libros en inglés sobre el sujeto de EM/SFC están disponibles. Una lista de libros está disponible en el sitio web de la ME Association.
Traducido de materia ©ME Association por Pilar Sánchez Durán
Fuente de artículo original - http://www.meassociation.org.uk/symptoms.htm
Se permite copiar o citar este artículo para fines no comerciales siempre que se preserva el sentido y que se haga mención de la ME Association y la traductora.
Añadido al sitio 11/10/2001
Las opiniones expresadas en este artículo son las de su autor y no necesariamente las del sitio Charla SFC.
Próximo: Introducción Basica del EM/SFC
Monday, November 07, 2005
Diez kilometros de Solidaridad con Triana Vicente







Fotos y experiencia de la caminata del Maraton Teodoro Moscoso de 10 Kilometros para recaudar fondos, se me ocurrio hacerlo para octubre... pero papa Dios es tan grande y misericordioso que no pude y entonces a nombre de las enfermedades Cronicas Incapacitantes caminé junto a la actriz cubano-puertorriqueña Noris Joffre una amiga del alma los 10 kilometros con cartelones ademas me acompañaron dos pacientes que llegaron del pueblo de Isabela..... ac acomparto algunas fotos... como veran soy medio guerrillera y me tomo bien en serio mi trabajo de concientización , en la caminata me encontre mujeres embarazadas que querian contarle a su bebe que estuvieron ahi, vi gente en zancos.. ufff y me ganaron... puede hacer el trayecto en 2:48 no esta mal para estar enferma y no solo eso.... adolorida.... no soy masoquista pero quiero ir el año que viene para celebrar que en Puerto Rico la ley 50 del 13 de agosto reconoce la Fibromialgia y el Sindrome de Fatiga Crónica
Solo dos pacientes se han registrado para el estudio de ejercicios fisicos
| Please apoyanos inscribete en el estudio para realizar una rutina de ejercicios fisicos para mejorar nuestro cuerpo...te necesitamos |
Sunday, November 06, 2005
Sabias que como paciente de dolor cronico tienes unos derechos conocelos aca y hacelos saber a tu médico es importante IMPORTANTE!!!!!!
| Carta de Derechos de los pacientes con dolor La Asociación Americana del Dolor (American Pain Foundation) ha establecido unos derechos que se deben exigir. La persona con dolor tiene: El derecho de que su dolor sea tomado seriamente y a ser tratado con dignidad y respeto por los médicos, enfermeras y otros profesionales de la salud.El derecho de tener una evaluación minuciosa y un tratamiento rápido.El derecho a ser informado por su doctor sobre qué está causando su dolor, los posibles tratamientos, sus beneficios y riesgos y los costos de cada uno.El derecho de participar activamente en las decisiones sobre cómo se maneja su dolor. El derecho de que su dolor sea reevaluado regularmente y que sea ajustado si el dolor no mejora.El derecho a ser referido a un especialista en dolor, si el dolor persiste.El derecho de obtener respuestas claras y precisas a sus preguntas, tiempo para tomar decisiones y el derecho a negarse a recibir un tratamiento en particular. |
Declaración de Copenhagen
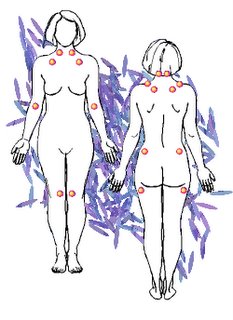
| La Declaración de Copenhagen estableció la fibromialgia como un diagnóstico válido para una condición de salud. Dicho documento se dio a la luz pública durante el Segundo Congreso Mundial de Dolor Miofascial y Fibromialgia, llevado a cabo en Copenhagen, Dinamarca, de agosto 17 al 20 de 1992. El diagnóstico fue incorporado en la International Stastistical Clasification of Diseases and Related Health Problems (ICD-10). La fibromialgia aparece en el documento como "un reumatismo no específico", uno de los muchos desórdenes del tejido blando del cuerpo no especificados anteriormente. El nuevo documento define la fibromialgia como una condición dolorosa que envuelve predominantemente los músculos, y como la causa común del dolor musculoesqueletal crónico. Mayormente la condición se presenta en mujeres de entre 20 y 40 años.Los criterios para diagnosticar la fibromialgia fueron definidos por el American College of Rheumatology (ACR) en 1990. Dicha entidad llevó a cabo un estudio con 558 pacientes (de los cuales 265 eran pacientes control) en 16 centros de Estados Unidos y Canada, y concluyó que la fibromialgia puede ser diagnosticada clínicamente si la persona lleva un historial de dolor generalizado en combinación con dolor en 11 de 18 puntos específicos en el tejido muscular. Los 18 puntos son 9 pares bilaterales desde el occipucio (en las inserciones del músculo suboccipital, en la cabeza) hasta el área blanda de la rodilla, próxima a la articulación.La Declaración de Copenhagen recomienda la adopción de los dos criterios establecidos por la ACR para propósitos de investigación. Sin embargo, coloca la definición en una perspectiva pragmática y clínica: el diagnóstico se realiza mayormente cuando vemos dolor generalizado sin explicación alguna, quemazón, fatiga persistente, rigidez matutina, sueño no reparador y múltiples puntos sensibles. Los pacientes con estos síntomas deben tener al menos 11 puntos de dolor. Pero una proporción de los pacientes puede ser que al momento del examen médico tengan menos de los 11 puntos.El documento señala que la fibromialgia incluye un gran número de síntomas como dolores de cabeza, vejiga irritable, dolor menstrual, sensitividad al frío, el fenómeno Raynaud, piernas inquietas (Restless legs syndrome), adormecimiento, intolerancia al ejercicio y falta de energía. De acuerdo al Señor Bente Danneskiold-Samsoe, presidente del Congreso, estos pacientes ahora no pueden ser llamados hipondríacos. Aunque la causa de la fibromialgia aún es desconocida, miembros del panel tendieron a eliminar los problemas psicológicos como causa del dolor muscular. La Declaración sugiere que más bien puede ser lo contrario: el estado psicológico del paciente puede ser una consecuencia de su dolor."Con la Declaración de Copenhagen, estas personas tienen mejores oportunidades de que el gobierno y las compañías aseguradoras acepten su condición como una que puede causar incapacidad y el retiro temprano", según Finn-Kamper Jorgensen, del Danish Institute for Clinical Epidemiology, y presidente del panel de consenso. |
Proclama Dia Mundial de Concientizacion de Fibromialgia y Sindrome de Fatiga Cronica 12 de mayo
El día mundial de la concientización sobre la fibromialgia surgió como una idea del señor Thomas Hennessy, paciente del síndrome de fatiga crónica. El señor Hennessy propuso un día para concientizar acerca de 4 condiciones de salud: la sensibilidad química, fibromialgia, síndrome de fatiga crónica y síndrome de la guerra del Golfo Pérsico. El día 12 de mayo fue escogido como el día de concientización debido al natalicio de Florence Nightingale, quien fundó la primera escuela de enfermería moderna y quien luchó por los derechos de los incapacitados en la guerra de Crimea. La señora Nightingale se cree que sufrió la fibromialgia en carne propia.El primer día de concientización fue el 12 de mayo de 1993 y en el año 2002 se presentó la proclama que dice de la siguiente forma...
Será proclamado que:-
Por cuanto un estimado de 10 millones de personas
en los Estados Unidos -6 a 8% del país y millones de personas alrededor del mundo- han sido diagnosticadas con fibromialgia, una enfermedad incurable y desconocida; y-Por cuanto la fibromialgia es una enfermedad crónica- que alcanza los niveles epidémicos- y la cual causa fatiga y dolor debilitante en mujeres, hombres y niños de todas las edades y razas; y-Por cuanto los pacientes con esta condición tienen que aprender a vivir con dolor generalizado, fatiga extrema, desórdenes del sueño, rigidez y debilidad, migrañas, adormecimiento y calambres, pérdida de memoria y concentración; y-Por cuanto le toma al paciente un promedio de cinco años para ser diagnosticado con fibromialgia, y los profesionales de la salud son educados inadecuadamente acerca del diagnóstico y su tratamiento; y-Por cuanto es necesario reconocer que la investigación médica ha demostrado anormalidades bioquímicas en las personas con fibromialgia; y-Por cuanto la fibromialgia en niños y adultos jóvenes presenta unos retos singulares para esta población que sufre no sólo de los síntomas de esta enfermedad, sino de falta de entendimiento y aceptación social; y-Por cuanto las personas con fibromialgia enfrentan discriminación de parte de sus jefes y compañeros de trabajo, amigos, familia y el sistema judicial, mientras tratan de superar su estrés de vivir con una enfermedad impredecible y con un futuro incierto; y-Por cuanto los jefes o supervisores pueden apoyar a sus empleados con fibromialgia adaptándoles o realizando cambios a su ambiente de trabajo, para que dichas personas puedan seguir trabajando y no se vean obligadas a solicitar la incapacidad; y-Por cuanto la Asociación Nacional de Fibromialgia (NFA por sus siglas en inglés) y otras organizaciones de apoyo alrededor del país están unidas para promover la concientización y apoyo- incluyendo educación, diagnóstico, investigación y tratamiento; y-Por cuanto entender esta enfermedad nos ayudará a garantizar un mejor futuro para las personas con fibromialgia y sindrome de fatiga crónica;Ahora, por tanto, yo. Triana Vicente ciudadana del mundo nacida en República Dominicana y La Red de Solidaridad Hispana para Enfermedades Cronicas Incapacitantes Fibromialgia y Sindrome de Fatiga Cronica (RSH) nacida en Puerto Rico, reconozco las necesidades de las personas con esta enfermedad crónica y proclamo desde el día 12 de mayo de 2005 hasta el final de mi ser celebraré y reconoceré en cualquier parte del mundo donde me encuentre y cualquier circustancia que este dia es el Día de concientización de la Fibromialgia y el Síndrome de Fatiga Crónica y exhorto a todos los ciudadanos y a los gobiernos a apoyar la investigación para encontrar una cura y ayudar a los individuos y familias que tienen que lidiar con esta devastadora enfermedad.
Participa y haz la diferencia!!!!! en la encuesta para realizar programa físico en pacientes de Fibromialgia y Síndrome de Fatiga Crónica
| Participa y haz la diferencia!!!!! en la encuesta para realizar programa físico en pacientes de Fibromialgia y Síndrome de Fatiga Crónica La Sra Maria McCullough es entrenadora personal en Houston Texas en Estados Unidos tiene la inquietud de investigar si hay denominador común en las personas afectadas con fibromialgia y síndrome de fatiga crónica, la inquietud surge por un paciente de las condiciones que está bajo su entrenamiento se queja terriblemente cuando hace ejercicios repetitivos, hasta a llegar a ponerse sus labios color púrpura (indicación de poco oxigeno) pero al entrenar con pesas y pocas repeticiones no solo se cansa si no que ha notado que la fuerza ha aumentado considerablemente ( la teoria ya es por la liberación de hormonas que causan bienestar), y ha notado en que los ataques o recaidas son menos agudos y feroces Quiero invitarte a participar junto a María en una prueba piloto para identificar la clase de entrenamiento físico podemos los pacientes realizar, para diseñar un programa general de entrenamiento para nuestro beneficio que no solo sirva para controlar el peso, tambien ayudar a la masa ósea , mas masa muscular, mejor circulación etc. Para ayudar a prevenir otras enfermedades y crear bienestar general, tenemos dos tipos de entrenamientos, los pacientes que se animen y llenen la encuesta se les guiará el entrenamiento por vía cibernética. De su mano seguiremos patrones de ejercicios que necesitamos seguir para hacer comparables. ENCUESTA 1.- nombre 2.- localicación 3.- edad 4.- estatura y peso 5.- diagnostico ( fibromialgia y-o síndrome de fatiga crónica) 6.- sexo 7.- nivel de actividad física ( bajo, normal, alto), ¿ como describes tu nivel de actividad? 8.- que tipo de ejercicio practicas o te gusta 9.- si estas interesado deja mensaje aca en el blog para que podamos dejar constancia de los interesados y de lo que piensas...pero inscribete mandando email :red_solidaridad_hispana@yahoo.com con estas preguntas contestadas ya que tu informacion es confidencial, pues se te darán instrucciones de los ejercicios a seguir, te recomendamos sinceridad, honestidad porque esta encuesta-estudio es para el beneficio de todos los pacientes y mejorar nuestra calidad de vida |
Foro para compartir sentimientos
| Este es el lugar para que te desahogues y cuentes de tus sentimientos mas profundos!!!!! Comparte con mayo 12 y la Red de Solidaridad Hispana tus pensamientos y sentimientos este es el lugar |
Opina como puedo ayudar para que se entienda mi condicion
| Opina como puedo ayudar para que las personas entiendan mi condicion con amigos , familiares y la sociedad deja tu mensaje de como puedes ayudar a que la fibromialgia y el sindrome de fatiga cronica sean respetados, con tus ideas que puedes aportar para que tu condicion sea respetada, y ayudemos a la sociedad a entender nuestra condicion . |
Aprendamos sobre la Candida
Guia de Informacion de Fibromialgia
| Esta publicación nace de la colaboración entre AFIBROM, la Consejería de Sanidad y Servicios Sociales de la Comunidad de Madrid, LIRE y un destacado número de especialistas. A todos ellos desde aquí nuestro más sincero agradecimiento por la gran aportación que hacen a nuestro colectivo, no solo en este documento, sino también en el día a día facilitando nuestro enriquecimiento como pacientes y lo que es más importante como personas. La importancia de este proyecto, hoy hecho realidad, esta en poder ofrecer una visión de la Fibromialgia desde diferentes enfoques, como son el socio-económico, el clínico y el de la rehabilitación, con la confianza de que sirva de una forma positiva para afrontar el reto diario de mejorar la Calidad de Vida. Con esta Guía de Información pretendemos tener un elemento de consulta tanto para los enfermos como para sus familiares, deseando siempre que se haga un buen uso y nunca un abuso de la información de carácter genérico que en ella se recoge. Hay que tener presente que las consultas de carácter personal siempre deben ser atendidas por el médico. Somos conscientes de que se nos quedan muchos temas en el tintero, que al igual que otros muchos proyectos, nos alientan a seguir trabajando en la cada vez más gratificante tarea de compartir la búsqueda de soluciones con personas con nuestras mismas inquietudes y aspiraciones. Teresa Martín de los Reyes Presidenta de AFIBROM. Aspectos Socio-Económicos ¿La Fibromialgia (FM) es una Enfermedad? Sin duda; existe un organismo internacional determinante, que es la Organización Mundial de la Salud, que la define como tal, recogiendo la FM en un listado de enfermedades: M 729,0 (MYOPAIN- 92 CONSENSUS COMMITEE, 1993) Historia de la Fibromialgia A pesar de este reconocimiento oficial reciente, la FM, considerando como tal una situación patológica caracterizada por dolores difusos, con puntos selectivos "diana" de dolor, ya fue descrita por Gowers en 1904, aunque con el termino de Fibrositis. Sin duda el que, en 1990 el AMERICAN COLLEGE OF RHEUMATOLOGY, estableciera unos criterios de muy alta sensibilidad y especificidad para la clasificación de la FM, ha sido determinante para su aceptación y asentamiento de forma general. Prevalecía de la FM en España y en la Comunidad de Madrid En los estudios de la prevalecía de la enfermedad, que son escasos, se han establecido unos márgenes entre el 2 y el 4% de la población general. En España se calculan que unas 800.000 personas padecen este proceso y más de 100.000 en la Comunidad de Madrid. ¿Qué relación existe con el Sexo y la Edad? En todas las grandes series publicadas sobre las características de estos pacientes se aprecia que entre un 80 y 90% son mujeres y la edad más frecuente esta comprendida entre los 30 y 50 años. ¿Qué Especialista debe tratar la Fibromialgia? Como una enfermedad medica del sistema músculo-esquelético, corresponde sin duda al REUMATÓLOGO el estudio, diagnóstico y tratamiento del paciente fibromiálgico. Es también básica e imprescindible la participación del Médico de Atención Primaria, como el Sanitario más próximo al paciente. ¿Se estudia en las Facultades de Medicina? Escasamente recogida en los libros de texto de la facultad de Medicina, los estudiantes reciben más información "externa", desde la información de las asociaciones de pacientes, ligas contra el reumatismo, medios de comunicación, etc. ¿Socialmente es una enfermedad conocida? Rotundamente no; mal conocida y peor entendida, suele solaparse con alteraciones de tipo nervioso, de ansiedad o depresión, con las que puede coexistir y esto transmite a la sociedad y a la familia un mensaje de banalidad y escasa entidad en una sociedad que sigue dirigida por y para varones, en un proceso que es cosa, sobre todo de mujeres. ¿Qué importancia tiene el apoyo al enfermo para un afrontamiento positivo de la enfermedad? En toda enfermedad, la colaboración, el conocimiento por parte del enfermo de cual es su enfermedad, como se manifiesta y cual es su futuro, es esencial e imprescindible para conseguir un buen resultado o al menos el mejor posible en el tratamiento. En cuadros crónicos, en que se prevea una larga y a veces agotadora lucha contra la enfermedad, como en la FM, esta necesidad es ineludible. El enfermo precisa el apoyo del médico y viceversa. ¿Qué importancia tienen las Asociaciones de Pacientes? El papel de las asociaciones de enfermos es incuestionable. Creo que en la FM su papel es importantísimo, primero por la ayuda humana y técnica, de contacto y de información que pueden suministrar a estos enfermos, que se sienten aislados, como bichos raros, encontrándose fatal y sin que le aprecien en la mayoría de los casos una enfermedad que se exprese y manifieste en los análisis o en los rayos X; por otro lado reciben información adecuada y entendible de lo que les ocurre. En segundo lugar, la asociación cuando es tan combativo como ésta, y es lógico porque son personas endurecidas en su lucha personal, pueden conseguir cotas de derechos, consideración y exigencia por parte de los sanitarios, de la administración y de la sociedad, que son realmente impensables por otros caminos. ¿Repercusiones laborales de esta enfermedad? Como en todas las enfermedades, en la FM el cuadro clínico varia en su severidad. En las formas más agresivas, la discapacidad y la limitación o imposibilidad para desarrollar un trabajo especifico son evidentes. El problema para una normativa en la valoración de baja, incapacidad laboral transitoria o permanente, se deriva de una serie de puntos básicos, que como una opinión personal paso a enumerar: 1- Aumento global de las jubilaciones por envejecimiento de la población y en España en concreto, ser el primer país de Europa en la proporción de jubilados por problemas físicos. 2- Coste económico de esta circunstancia y rechazo administrativo a lo que puede incrementarla, si no es muy objetivo. 3- Falta de aceptación de las enfermedades. 4- Insuficientes instrumentos para su evaluación. 5- Falta de una prueba "palpable" que determine en el laboratorio, las radiografías, resonancias magnéticas o biopsias, que la enfermedad se ve y puede determinar su gravedad. Debe ser prioritario encontrar herramientas de trabajo que den soporte lo más objetivo posible a la situación de estos pacientes como el desarrollo en nuestro país del FIQ (FIBROMYALGIA IMPACT QUESTIONNAIRE). Dr. Javier Paulino Tevar Aspectos Clínicos ¿Qué es La Fibromialgia? La palabra Fibromialgia (FM) significa dolor en los músculos y en el tejido fibroso (ligamentos y tendones). Es por este motivo una afección reumática más entre las muchas existentes. La FM se caracteriza por dolor músculo-esquelético generalizado y sensación dolorosa a la presión en unos puntos específicos (puntos dolorosos). ¿Qué síntomas produce? El síntoma más importante de la FM es el dolor, que es difuso, afectando a una gran parte del cuerpo. En unas ocasiones el dolor comienza de forma generalizada, y en otras en un área determinada como el cuello, el hombro, la columna lumbar ... etc. y desde ahí se extiende. El dolor de la FM se puede describir por quien lo padece como quemazón, molestia o desazón. A veces pueden presentarse espasmos musculares. Con frecuencia los síntomas varían en relación con la hora del día, el nivel de actividad, los cambios climáticos, falta de sueño o el estrés. ¿Qué es lo que produce Dolor? Todos los humanos tenemos unos mecanismos para sentir dolor y otros que nos protegen del mismo. Estos mecanismos están equilibrados, de forma que el dolor se percibe a partir de una determinada intensidad de estímulo. Si no fuera así, tendríamos percepción constante de nuestros músculos y articulaciones. Se cree que en la FM estos mecanismos tienen un funcionamiento anormal, lo que permite la mayor percepción de dolor. Bastará una pequeña sobrecarga de una articulación o de una parte del cuerpo, para notar sensaciones dolorosas. ¿Dónde se produce el Dolor? Las personas que padecen FM localizan el dolor en los huesos, músculos y tendones que se ejercitan, sin embargo el dolor se percibe en el cerebro y el dolor de la FM no es una excepción. ¿Qué factores pueden empeorar los síntomas? Los síntomas pueden empeorar con los cambios de tiempo, ambiente frío, fluctuaciones hormonales (estados premenstrual o menopáusico), estrés, depresión, ansiedad y ejercicio mayor del habitual. ¿Qué otros síntomas son frecuentes en la FM? Además del dolor, la FM puede ocasionar rigidez generalizada sobre todo al levantarse por las mañanas y sensación de hinchazón mal delimitada en manos y pies. También pueden notarse hormigueos poco definidos que afectan de forma difusa sobre todo a las manos. Otra alteración característica de la FM es el cansancio que se mantiene durante casi todo el día. Las personas que padecen la FM tienen una mala tolerancia al esfuerzo físico. Se encuentran como si se les hubiera agotado la energía ("como si me hubieran dado una paliza"). Este hecho condiciona que cualquier ejercicio de intensidad moderada produzca dolor, lo que hace que se evite. La consecuencia es que cada vez se hacen menos esfuerzos, la masa muscular se empobrece y el nivel de tolerancia al ejercicio desciende aún más. Las personas con FM padecen con mayor frecuencia que las sanas ansiedad y depresión, así como jaquecas, dolores en la menstruación, y el llamado colon irritable, sequedad en la boca y trastornos de la circulación en las manos y los pies. ¿Qué alteraciones provoca en el sueño? El 70-80% de los pacientes con FM se quejan de tener un sueño de mala calidad ("me levanto más cansado de lo que me acuesto"), empeorando el dolor los días que duermen mal. Los investigadores encuentran que los pacientes con FM se duermen sin problema, pero su sueño en el nivel profundo se ve dificultado. Los registros electroencefalográficos están alterados en el sentido de que en esta fase se detectan unas ondas similares a las que mantienen la actividad alerta del cerebro. No se sabe si estas ondas están relacionadas con la causa de la enfermedad o son la consecuencia de la misma. ¿Qué papel juegan los trastornos Psíquicos y la Personalidad en el paciente fibromiálgico? Si bien muchos médicos piensan que la ansiedad y la depresión son factores fundamentales, la frecuencia de estos procesos es igual en la FM que en otras enfermedades dolorosas crónicas como la lumbalgia o la artritis reumatoide. Es muy probable que la mala adaptación a las situaciones de estrés sea un rasgo importante en las personas con FM, aunque cuando se estudia la frecuencia de situaciones estresantes en el entorno de estos enfermos, no es superior al de controles sanos. ¿Cómo se clasifican las FM? La FM puede ser clasificada como regional, primaria y secundaria. La FM regional, se denomina también FM localizada o más frecuentemente síndrome miofascial. En este caso, el dolor está circunscrito a una zona anatómica y por tanto limitado a puntos contiguos. La FM primaria se caracteriza por dolor difuso y puntos dolorosos a la presión en múltiples localizaciones en ausencia de una condición concomitante o subyacente que pudiera explicar los signos y síntomas músculo-esqueléticos del paciente. La FM secundaria está ocasionada por una enfermedad definida como puede ser la artritis reumatoide activa o el hipotiroidismo, cuyo tratamiento lleva consigo la mejoría del proceso fibromiálgico. Por el grado de afectación la posibilidad de clasificación es tan amplia como personas padezcan el proceso, ya que la intensidad es muy variable. ¿Se puede tener Fibromialgia y otras enfermedades Reumáticas? ¿Relación con el Síndrome de Sjógren? Por supuesto que sí. El término FM concomitante se refiere a aquellos casos en los que la FM es mero acompañante de otro proceso (p.ej. artrosis, lupus, Síndrome de Sjógren... ). En este caso el interés de considerar la coexistencia es el no achacar la sintomatología de una enfermedad a otra, y así evitar maniobras terapéuticas equivocadas. La secreción mucosa (boca, ojos, piel, vagina, tracto digestivo... ) se produce por glándulas ubicadas a estos niveles y es regulada entre otros por el sistema nervioso vegetativo. El síndrome de Sjógren es una enfermedad que se caracteriza por lesión inflamatorio de estas glándulas, lo que llevará consigo que las secreciones sean limitadas. En la FM la existencia de moderada alteración del sistema nervioso vegetativo y algunos fármacos pueden hacer que la secreción mucosa esté disminuida (en este caso la glándula está normal).El resultado en ambos casos es la percepción por parte del enfermo de sequedad oral y ocular No obstante se sabe que un 15% de los pacientes con síndrome de Sjógren primario tienen FM, lo que es una proporción más alta de la esperada en la población general. Los motivos por lo que esto ocurre son desconocidos. ¿Relación entre FM y Síndrome de Fatiga Crónica (SFC)? El SFC no es un cuadro eminentemente doloroso sino que se caracteriza por debilidad severa en ausencia de causa orgánica. El síntoma clave del SFC es pues cansancio crónico debilitante, que no se soluciona con el reposo y que es lo suficientemente grave como para reducir la actividad diaria en un promedio del 50% o más. El SFC definido en base a estos criterios, se presenta en el 42% de pacientes con FM, lo que abunda en un mecanismo patogánico común al menos en una gran parte de los pacientes. Asimismo, el SFC se solapa con la FM en un mismo paciente con cierta frecuencia. ¿Qué causa la Fibromialgia? Se han descrito casos de FM que comienzan después de procesos concretos, como pueden ser una infección bacteriana o viral, un accidente de automóvil, la separación matrimonial o el divorcio, un problema con los hijos... En otros casos aparece después de que otra enfermedad conocida limite la calidad de vida del enfermo (artritis reumatoide, lupus eritematoso ...). Estos agentes desencadenantes no parecen causar la enfermedad, sino que lo que probablemente hacen es despertarla en una persona que ya tiene una anomalía oculta en la regulación de su capacidad de respuesta a determinados estímulos. Aunque aún no se sabe con certeza, es probable que una respuesta anormal a los factores que producen estrés desempeñe un papel muy importante en esta enfermedad. Los estudios médicos en la FM se han orientado a analizar si hay lesiones en los músculos, alteraciones en el sistema inmunológico, anomalías psicológicas, problemas hormonales o como se ha señalado previamente alteraciones en los mecanismos protectores del dolor. En este sentido se han detectado en el sistema nervioso de personas con FM, niveles bajos de algunas sustancias importantes en la regulación del dolor (particularmente la serotonina) y niveles elevados en el sistema nervioso de sustancias productoras de dolor (sustancia P). ¿Cómo se diagnostica? Dado que no existen pruebas analíticas o de imagen que sean específicas de este proceso, el diagnóstico se establece si el paciente cumple unos requisitos determinados por la Academia Americana de Reumatología. Estos requisitos incluyen el dolor músculo esquelético extenso y la objetivación de dolor a la presión en al menos 11 de 18 puntos predeterminados en estructuras musculotendinosas. Se aprecia en el enfermo una mayor sensibilidad para el enrojecimiento de la piel al presionar con la mano en cualquier lugar del cuerpo. Esta es la consecuencia de pequeñas alteraciones en la regulación de los sistemas de riego de sangre a la piel. Se está investigando de forma exhaustiva en todo el mundo para encontrar pruebas que confirmen el diagnóstico. Ya hay algunos resultados prometedores con algunos tests, pero por el momento ninguno es de aplicación clínica a corto plazo. ¿Tiene curación? La FM es una alteración crónica, para la cual no existe curación en el momento actual. No obstante, hay una serie de medidas que han demostrado mejorar a veces sustancialmente la calidad de vida de quien la padece. Estas medidas incluyen el diagnóstico firme, la explicación de la naturaleza de la enfermedad, la educación para evitar los factores agravantes, el tratamiento de las alteraciones psicológicas asociadas si las hay, el cambio de comportamiento, el ejercicio físico, el tratamiento con medidas locales como infiltraciones y masajes y el uso de analgésicos y medicamentos que aumentan la respuesta al dolor. ¿Qué investigaciones se están haciendo? Se cuentan por cientos los trabajos que cada año se publican en la literatura médica sobre la FM. Los estudios se han orientado a analizar si hay alteraciones en los músculos, alteraciones en el sistema inmunológico, anomalías psicológicas, problemas hormonales o alteraciones en la regulación del dolor. ¿Qué tratamientos farmacológicos existen? Existen fármacos que en general aumentan los niveles corporales de serotonina, que modulan el sueño y el dolor. Estas medicinas son la amitriptilina,la ciclobenzaprina y otras similares, se utilizan a dosis bajas y tardan un cierto tiempo en producir mejoría. Los analgésicos pueden ayudar de forma puntual. La mayoría de los enfermos con FM los toman, pero su eficacia es parcial y nunca deben ser el único tratamiento. Los antiinflamatorios no esteroideos no producen mejoría sustancial. Las inyecciones locales de los puntos dolorosos con anestésicos locales, sobre todo si luego se siguen de masaje local, son de gran ayuda para dolores puntuales intensos. ¿Es una enfermedad invalidante? En el sentido de incapacidad irreversible por deformidad o destrucción de articulaciones no. Sin embargo, en contra de la creencia de muchos médicos, la FM puede ser muy incapacitante en cuanto a dificultad para hacer cosas. Los estudios realizados en este sentido, han concluido que como grupo la FM puede ser tan incapacitante como la artritis reumatoide y más que otros procesos como la bronquitis crónica o la diabetes mellitus. El problema fundamental para los médicos laborales radica en que no hay medios objetivos para cuantificar el grado de incapacidad en un caso determinado. ¿Cuál es el pronóstico y el futuro en el tratamiento de esta enfermedad? Los estudios a largo plazo sobre FM han demostrado que se trata de una enfermedad crónica, pero los síntomas van y vienen. El impacto que la FM origina en la calidad de vida de quien la padece es muy variable de unas personas a otras. El futuro respecto del tratamiento de esta enfermedad es esperanzador, ya que las investigaciones sobre FM están progresando con rapidez. Son especialmente relevantes los avances en el conocimiento de los mecanismos físicos y químicos que se producen en nuestro cuerpo en respuesta a estímulos externos, como el estrés. Es cuestión de tiempo que estos adelantos se traduzcan en tratamientos más eficaces. Dr. Juan Mulero Mendoza Aspectos Rehabilitadores Importancia del ejercicio físico Según múltiples estudios publicados en la literatura médica la actividad física y deportiva es uno de los procedimientos más asequibles y que más pueden beneficiar a los pacientes con FM. Además, así está reconocido y recomendado diariamente por los médicos con más experiencia en esta afección. ¿Qué ejercicios hacer? No hace falta realizar programas especiales ni ejercicios sofisticados. Andar a buen paso, trotar, pedalear, nadar, bailar, esquiar, caminar por el campo, practicar tranquilamente otros deportes a los que se tenga afición o hacer gimnasia o pesas ligeras pueden mejorar la capacidad de tolerancia al dolor, el humor y facilitar el sueño reparador ¿Cómo mejor hacerlos? En cualquier caso debe empezarse poco a poco, tanteando la capacidad de cada persona y su tolerancia al ejercicio, que suele ser menor en pacientes con FM. Cada sesión debe precederse de ejercicios mas lentos y suaves, de calentamiento y estiramiento, de baja intensidad, a realizar durante 5 minutos. Después se practicará la actividad principal durante unos 20 minutos, yendo también en progresión. Se finaliza aminorando el ritmo en los 3 últimos minutos. Si el ejercicio se hace en compañía suele resultar mas divertido, se crea un compromiso, refuerzo y afín de superación especialmente positivos y aseguradores de su continuidad. ¿Puede ser inconveniente el ejercicio? Hay pacientes con FM que se cansan muy pronto. Entonces deben practicar muy lentamente y cuando se encuentren mejor intentarán progresar. Las personas por lo demás sanas o que no experimenten durante el ejercicio asfixia, sensaciones de desvanecimiento, opresión o golpes muy intensos o duraderos en el pecho u otros trastornos deben seguir perseverando en su práctica para obtener los mejores efectos. Las que asocien otra enfermedad o adviertan cualquier inconveniente deben consultar a su médico antes de iniciar o continuar ejercitándose. El ejercicio le regala un plus Ya que tiene otros muchos efectos saludables, además de sobre la FM. Proporciona relajación física y psicológica, ayuda a conseguir el peso adecuado, a mantener convenientes niveles en sangre de azúcar, colesterol y tensión arterial. Además es bueno para prevenir la osteoporosis y para mejorar el dolor de espalda crónico. Complementos del ejercicio Además de con él un paciente con FM probablemente se puede aliviar con aplicaciones de calor, en diversas formas de aplicación. Este se puede proporcionar con procedimientos caseros como bolsas de agua, manta eléctrica, lámpara de rayos infrarrojos, duchas o chorros de masaje, baño caliente y otros. En los servicios de rehabilitación se aplican microondas, ultrasonidos y otros procedimientos, a veces con efectos positivos ¿Masajes? Suele ser muy bien apreciado por los pacientes con FM. Es más eficaz realizado consecutivamente a la aplicación de calor. Estos procedimientos incrementan el flujo sanguíneo al músculo proporcionando relajación y mejorando su dolor y flexibilidad. Análogamente otras técnicas de relajación física y/o psicológica pueden ser eficaces. La cura termal balnearia proporciona estos efectos a través del descanso físico y psicológico más la aplicación del calor o el ejercicio en los baños o en chorros-masaje. El balneario más recomendable sería aquel en el que proporcionaran estos servicios mejor, más barato y más cerca, independientemente de la composición de las aguas. La higiene postural Es conveniente tenerla en cuenta para evitarse daño sobreañadido. Seguir las normas de la Escuela de Espalda descarga esta, previniendo desencadenantes o agravantes de las molestias. En ella se enseñan los gestos de la vida diaria que son perjudiciales y las alternativas inocuas. El paciente así se conciencia y compromete en el cuidado de su espalda llevando a cabo posturas y ejercicios seguros. Estos proporcionan un refuerzo de la musculatura del tronco y de las extremidades. Tablas de gimnasia Ya hemos dicho que todos los ejercicios, actividades físicas y deportivas son útiles. De antemano no hay ejercicios mejores o peores que otros. Cada paciente debe intentar los suyos, evitando repetir aquellos gestos o posturas que identifique que le provocan dolor. De todos modos, por si se anima más fácilmente podemos recomendarle que repita de 5 a 10 veces los siguientes: - Tumbado boca arriba, con las rodillas en semiflexión. Levantar el tronco del suelo. Levantar las piernas al aire, sea simultáneamente sea alternativamente o llevando las rodillas hacia el pecho. Hacer movimientos de las piernas en el aire como pedaleo, batidos, tijeras, círculos, etc. - Tumbado boca abajo. Levantar la parte alta del cuerpo. Después levantar las piernas del suelo. Finalmente levantar estirados un brazo y la pierna contraria. - A cuatro patas, sobre rodillas y palmas. Levantar alternativamente un brazo y la pierna contraria estirados. Levantar por el lado un brazo hasta apuntar con los dedos el techo. Hacer flexiones de los brazos acercando la cara al suelo. Adelantar las manos en paralelo y estirar la espalda, haciendo flexiones hacia el suelo con el tronco. Lo importante, lo difícil y lo más meritorio del ejercicio es hacerlo. El paciente de FM debe convencerse de sus buenos efectos, reunir algunas dosis de voluntad y contribuir así eficazmente en su tratamiento. Ánimo. Dr. Andrés Peña Arrebola |